SOMMAIRE
La restauration des dents dont la structure est fortement endommagée est une importante procédure clinique en dentisterie. Cependant, alors qu'il existe une variété de matériaux, de techniques et d'études scientifiques disponibles, les critères permettant de déterminer quelles dents devraient être restaurées manquent de précision. La prise en charge des dents fortement endommagées devrait être fondée sur des données scientifiques cohérentes, afin de réduire les erreurs dentaires et d'améliorer le pronostic. Lorsqu'une restauration est indiquée, celle-ci doit préserver et protéger la structure résiduelle de la dent. Dans cet article, nous énonçons et suggérons des critères et des lignes directrices cliniques pour aider les cliniciens à déterminer et à classer les dents fortement endommagées, afin de faciliter le diagnostic, le plan de traitement et le pronostic.
Introduction
Une dent fortement endommagée se définit comme une dent dont la structure a été largement réduite par des caries, des restaurations faites dans le passé et ayant échoué, des fractures ou même des procédures endodontiques. La restauration de ces dents par voie endodontique est une importante procédure clinique en dentisterie, mais les points de vue à ce sujet varient selon les études1,2. La perte de tissus dentaires et l'affaiblissement de la structure résiduelle posent des difficultés pour la restauration prothétique. Même si l'on obtient actuellement un taux élevé de succès avec les implants dentaires3, le clinicien doit être en mesure d'évaluer la probabilité de restaurer avec succès des dents très endommagées4-10. Il importe ainsi d'évaluer avec soin les dimensions des tissus dentaires encore présents, ainsi que plusieurs facteurs biologiques et occlusaux, afin d'établir le bon plan de traitement.
Le présent article a pour but d'énoncer des lignes directrices cliniques pour aider le clinicien à établir facilement un diagnostic et un plan de traitement pour la restauration de dents très endommagées.
Évaluer la probabilité de succès de la restauration
Tissus dentaires résiduels
La structure dentaire résiduelle est l'un des facteurs clés les plus importants pour déterminer le pronostic au moment de la restauration d'une dent endommagée. Des données indiquent que les dimensions de la dentine coronaire constituent un facteur important4. Ainsi, selon certaines études11,12, le risque d'échec augmente lorsque l'épaisseur de la dentine est inférieure à 1 mm. Cette épaisseur minimale s'observe plus souvent dans les zones buccale ou palatine/linguale que dans les zones interproximales, après un traitement endodontique et la préparation de la dent4,13-15. L'effet de sertissage («ferrule effect») – c.-à-d. la nécessité d'avoir un collet de 360° d'une hauteur de 2 mm (minimum de 1,5 mm) – a été décrit par Sorensen et Engelman11 en 1990. Des dimensions plus petites sont associées à un risque accru d'échec4,6,9,16-22.
Un tenon radiculaire ne devrait être utilisé que lorsque la substance résiduelle de la dent est insuffisante pour supporter le matériau de reconstitution d'un pilier ou la restauration finale. De plus, la hauteur du tenon radiculaire devrait toujours être égale ou supérieure à celle de la future couronne, et sa largeur devrait être déterminée en fonction de la largeur du canal après le traitement radiculaire. Il n'est pas recommandé d'augmenter le diamètre du tenon radiculaire pour tenter d'obtenir une meilleure rétention, car cela affaiblit inutilement la structure de la dent encore présente1,9,23-25.
Considérations biologiques
Des caries, des anciennes restaurations et des fractures peuvent altérer l'espace biologique de la structure résiduelle et causer l'accumulation de bactéries, de l'inflammation, une augmentation des mesures au sondage, une récession gingivale ou un ensemble de ces problèmes. Lorsque les crevasses gingivales sont saines et de dimensions normales (2 à 3 mm) et que les bandes de gencive attachée sont adéquates, les lignes de finition peuvent être placées jusqu'à 0,5 mm à l'intérieur de la crevasse gingivale. Lorsque la structure de la dent est insuffisante pour permettre une attache adéquate des tissus mous, d'autres procédures (comme l'allongement chirurgical de la couronne ou l'extrusion orthodontique) peuvent s'avérer nécessaires pour obtenir des résultats optimums26-34.
Durant la préparation d'un canal radiculaire en vue de la mise en place d'un tenon radiculaire, le matériau d'obturation endodontique constitue la principale barrière contre la réinfection de la région périapicale. La longueur du scellement apical résiduel après la préparation du tenon radiculaire peut influencer le succès à long terme de la restauration4,5,10,35-38. Certaines données semblent indiquer qu'il faut laisser de 3 à 5 mm de matériau d'obturation endodontique apicale intact après la préparation du tenon radiculaire. Seules quelques dents ont une dentine d'une épaisseur de 1 mm, à 5 mm de l'apex. À une distance de l'apex inférieure à 3 mm, il est peu probable qu'il y ait 1 mm de dentine saine autour de l'extrémité apicale du tenon radiculaire 4,10,39.
Facteurs liés à l'occlusion
La charge occlusale est un autre facteur important à considérer pour estimer les chances de succès de la restauration d'une dent endommagée. Dans le cadre d'une étude rétrospective, Sorensen et Martinoff40 ont constaté que le taux de succès des couronnes individuelles était de 94,8 % contre 89,2 % pour les prothèses partielles fixes sur piliers, et seulement 77,4 % pour les prothèses partielles amovibles sur piliers. Nyman et Lindhe41 ont observé que les dents-piliers qui avaient subi un traitement radiculaire étaient plus sujettes aux fractures. Enfin, Hatzikyriakos et ses collègues42 ont observé un taux d'échec plus de deux fois plus élevé lorsque les dents traitées par voie endodontique étaient utilisées comme piliers pour des prothèses partielles fixes ou amovibles.
Certaines conclusions peuvent être tirées de ces études. Les dents fortement endommagées ne peuvent être considérées comme des piliers fiables pour des prothèses partielles fixes ou amovibles (en particulier les ponts fixes extensifs et les extensions distales de prothèses amovibles) ou des ponts cantilever ou encore chez les patients ayant des habitudes marquées de bruxisme ou de grincement des dents 4,8,9,11,41,42.
Protocole clinique pour le diagnostic des dents très endommagées
Il y a certains éléments du plan de traitement qu'il est essentiel de respecter dans le cas de dents très endommagées :
- Enlever toutes les caries et vieilles restaurations, afin d'assurer l'accès à la structure dentaire résiduelle.
- Éliminer toute infection parodontale et contrôler la plaque dentaire.
- Prédéterminer la valeur de la dent – p. ex., cette dent est-elle importante pour le maintien de l'occlusion et de l'esthétique?
Les critères énoncés ci-après devraient ensuite être évalués dans l'ordre suivant : l'effet de sertissage, la relation entre la longueur de la racine et la longueur de la couronne, et l'état endodontique.
Critère 1 – Effet de sertissage
L'effet de sertissage est déterminé à partir de mesures intrabuccales verticales et horizontales. La mesure verticale correspond à la distance entre l'extrémité de la gencive marginale et l'extrémité de la paroi résiduelle de la dent à 4 points (mésial, distal, buccal et lingual ou palatin). Cette mesure peut facilement être déterminée à l'aide d'une sonde parodontale avec butée d'arrêt et d'une règle endodontique. Les valeurs sont positives si l'extrémité de la dent résiduelle se trouve au-dessus de la gencive marginale (ill. 1) ou elles sont négatives si elle est en dessous (ill. 2).
La mesure horizontale correspond à l'épaisseur des parois résiduelles de la dent au niveau du bord de la future couronne, aux 4 points suivants : mésial, distal, buccal et lingual ou palatin (ill. 3). Cette mesure peut facilement être déterminée avec une jauge de type jauge de Boley – un outil couramment utilisé pour mesurer l'épaisseur de l'armature de prothèses fixes (ill. 4). S'il n'y a pas assez d'espace pour utiliser une jauge, une sonde parodontale (avec butée d'arrêt) peut être utilisée à la place (ill. 5).
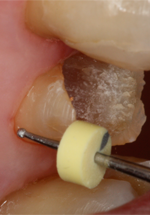 Ill. 1 : Mesure de la paroi buccale résiduelle de la dent 15 à l'aide d'une sonde parodontale avec butée d'arrêt. La valeur est positive, car l'extrémité de la dent résiduelle est au-dessus de la gencive marginale.
Ill. 1 : Mesure de la paroi buccale résiduelle de la dent 15 à l'aide d'une sonde parodontale avec butée d'arrêt. La valeur est positive, car l'extrémité de la dent résiduelle est au-dessus de la gencive marginale.
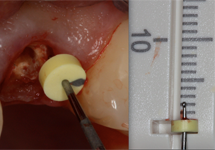 Ill. 2 : Mesure de la paroi buccale résiduelle de la dent 22 à l'aide d'une sonde parodontale avec butée d'arrêt. La valeur est négative, car la paroi de la dent est sous la gencive marginale.
Ill. 2 : Mesure de la paroi buccale résiduelle de la dent 22 à l'aide d'une sonde parodontale avec butée d'arrêt. La valeur est négative, car la paroi de la dent est sous la gencive marginale.
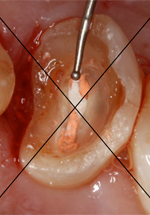 Ill. 3 : Prise des mesures horizontales intrabuccales.
Ill. 3 : Prise des mesures horizontales intrabuccales.
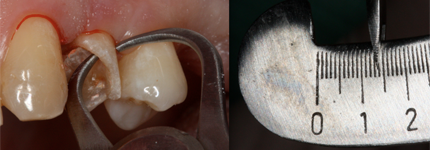 Ill. 4 : Utilisation d'une jauge pour mesurer la paroi buccale résiduelle d'une dent endommagée (1,4 mm).
Ill. 4 : Utilisation d'une jauge pour mesurer la paroi buccale résiduelle d'une dent endommagée (1,4 mm).
 Ill. 5 : Utilisation d'une sonde parodontale pour mesurer la paroi distale résiduelle d'une dent endommagée.
Ill. 5 : Utilisation d'une sonde parodontale pour mesurer la paroi distale résiduelle d'une dent endommagée.
Critère 2 – Relation entre la longueur coronaire et la longueur radiculaire
Ce facteur est important pour prévoir la rétention de la future restauration. Comme nous l'avons indiqué précédemment, la longueur du tenon radiculaire doit être au moins équivalente à la longueur de la future couronne, laquelle peut être évaluée en mesurant la distance entre l'extrémité de la dent présumée et la ligne de finition hypothétique à l'intérieur de la bouche, ou en utilisant un modèle (ill. 6).
La longueur de la racine peut être mesurée par voie radiographique (ill. 7).
Au besoin, on peut mesurer la distance entre le niveau de référence et l'extrémité de la dent résiduelle sur une face buccale (ill. 8), palatine ou linguale, puis transférer cette mesure sur la radiographie (voir d′ sur l'ill. 8). On peut ensuite mesurer la longueur de la racine entre ce niveau et l'apex sur la radiographie (voir r′ sur l'ill. 8). En utilisant le ratio entre d et d′, on peut calculer la dimension réelle de la racine, r, à partir de r′.
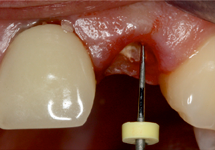 Ill. 6 : Utilisation d'une sonde parodontale pour mesurer la dent 22 fortement endommagée, de l'extrémité supposée de la dent à la ligne de finition hypothétique.
Ill. 6 : Utilisation d'une sonde parodontale pour mesurer la dent 22 fortement endommagée, de l'extrémité supposée de la dent à la ligne de finition hypothétique.
 Ill. 7 : Radiographie montrant les mesures de la couronne et de la racine.
Ill. 7 : Radiographie montrant les mesures de la couronne et de la racine.
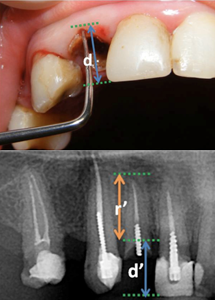 Ill. 8 : Détermination de la longueur de la racine sur la face buccale de la dent 12.
Ill. 8 : Détermination de la longueur de la racine sur la face buccale de la dent 12.
Critère 3 – État endodontique
Il faut également considérer l'état de la dent résiduelle en fonction de l'étendue du traitement endodontique requis : le traitement peut-il être exécuté sans causer de complications prévisibles; les complications sont-elles probables et, de ce fait, l'issue du traitement est-elle incertaine; ou y a-t-il des complications irréversibles qui ne pourront être corrigées par un traitement endodontique.
Classification des dents très endommagées
Classe I
- Effet de sertissage : Hauteur de la dent résiduelle ≥ 2 mm à 4 points (mésial, distal, buccal, palatin ou lingual) et largeur des parois résiduelles de la dent ≥ 2,2 mm pour une restauration esthétique ou ≥ 1,6 mm pour une couronne à bord métallique
- Longueur de la racine résiduelle : Au moins aussi longue que la hauteur de la couronne future plus 5 mm pour le scellement apical résiduel
- État endodontique : Le traitement endodontique peut être exécuté sans complications prévisibles
- Pronostic : Bon
Classe II
- Effet de sertissage : Hauteur de la dent résiduelle de 0,5 à 2 mm ou largeur des parois résiduelles de la dent de 1,6 à 2,2 mm avec futures lignes de finition visibles ou de 1,2 à 1,6 mm avec futures lignes de finition non visibles
- Longueur de la racine résiduelle : Longueur inférieure à la hauteur de la couronne plus 5 mm, mais égale ou supérieure à la hauteur de la couronne plus 3 mm
- État endodontique : Sans complications prévisibles ou résultats incertains
- Pronostic : Modéré
Remarque : Une dent de classe II ne devrait pas être utilisée comme dent-pilier. Une nouvelle évaluation devrait être faite après le traitement endodontique si le pronostic avant le traitement est incertain.
Classe III
- Effet de sertissage : Hauteur de la dent résiduelle < 0,5 mm ou largeur des parois résiduelles de la dent < 1,2 mm au niveau de la future ligne de finition
- Longueur de la racine résiduelle : Moins que la hauteur de la couronne plus 3 mm
- État endodontique : Complications irréversibles
- Pronostic : Mauvais
Remarque : Une dent de classe III ne se prête pas à un traitement; elle devrait être extraite et remplacée par une prothèse.
Le formulaire ci-dessous peut être utilisé pour évaluer les dents très endommagées selon ces 3 critères. Chaque paramètre est évalué et classé séparément entre les classes I, II ou III. La classification finale est basée sur le classement le plus élevé attribué à n'importe lequel de ces paramètres. À titre d'exemple, une dent obtenant les cotes I, II, I pour ces 3 paramètres serait de classe II.
Obtention des données cliniques en vue de classer des dents très endommagées
|
Classe I,
bon pronostic |
Classe II,
pronostic modéré |
Classe III,
pronostic mauvais |
||||
| Effet de sertissage |
Hauteur ≥ 2 mm
Largeur ≥ 2,2 mm (esthétique) ≥ 1,6 (non esthétique) |
Hauteur ≥ 0,5 à 2 mm
Largeur 1,6 à 2,2 mm (marges visibles) 1,2 à 1,6 mm (marges non visibles) |
Hauteur < 0,5 mm
Largeur < 1,2 mm |
|||
| Longueur de la racine | ≥ hauteur de la couronne + 5 mm |
< hauteur de la couronne + 5 mm
≥ hauteur de la couronne + 3 mm |
||||
| État endodontique | Sans complications prévisibles | Sans complications prévisibles ou résultats du traitement incertains | Complications irréversibles | |||
Classification finale ____________________
Autres considérations cliniques
- Le traitement pré-prothétique peut influencer la classification initiale.
- Des préoccupations au sujet de contraintes particulières (bruxisme, piliers pour une prothèse partielle amovible, ponts cantilever, ponts extensifs ou piliers secondaires) élèvent la classification, des classes I à II ou II à III.
- Le niveau de la classe est également augmenté de 1 s'il y a des problèmes esthétiques.
- Dans les cas où il n'y a pas d'antagoniste ni de problème d'occlusion, que l'antagoniste est une prothèse amovible ou que les données cliniques indiquent que les charges sur les autres dents sont faibles voire nulles, le niveau de la classe est abaissé de 1.
- Chez les patients dont l'hygiène buccodentaire est mauvaise ou qui présentent des maladies parodontales ou des caries non contrôlées, les dents très endommagées devraient être considérées comme étant de classe III.
Conclusion
Les lignes directrices cliniques aident le dentiste à établir le bon diagnostic et le bon plan de traitement, à éviter les erreurs, ainsi qu'à accroître la prévisibilité du traitement dentaire et la qualité du service. Bien que la littérature fasse mention de dents qui ont pu être restaurées malgré d'importantes lésions endodontiques, aucune ligne directrice clinique n'a été publiée. Le but de cet article est de fournir au clinicien des lignes directrices pour l'aider à déterminer quelles dents fortement endommagées peuvent être restaurées.
LES AUTEURS
Références
- Cheung W. A review of the management of endodontically treated teeth. Post, core and the final restoration. J Am Dent Assoc. 2005;136(5):611-9.
- Schwartz RS, Robbins JW. Post placement and restoration of endodontically treated teeth: a literature review. J Endod. 2004;30(5):289-301.
- Avila G, Galindo-Moreno P, Soehren S, Misch CE, Morelli T, Wang H. A novel decision-making process for tooth retention or extraction. J Periodontol. 2009;80(3):476-91.
- McLean A. Criteria for the predictably restorable endodontically treated tooth. J Can Dent Assoc. 1998;64(9):652-6.
- Whitworth JM, Walls AW, Wassell RW. Crowns and extra-coronal restorations: endodontic considerations: the pulp, the root-treated tooth and the crown. Br Dent J. 2002;192(6):315-20, 323-7.
- Goodacre CJ. Five factors to be considered when restoring endodontically treated teeth. Pract Proced Aesthet Dent. 2004;16(6):457-62.
- Morgano SM, Brackett SE. Foundation restorations in fixed prosthodontics: current knowledge and future needs. J Prosthet Dent. 1999;82(6):643-57.
- McLean A. Predictably restoring endodontically treated teeth. J Can Dent Assoc. 1998;64(11):782-7.
- Morgano SM, Rodrigues AH, Sabrosa CE. Restoration of endodontically treated teeth. Dent Clin North Am. 2004;48(2):vi,397-416.
- Goodacre CJ, Spolnik KJ. The prosthodontic management of endodontically treated teeth: a literature review. Part II. Maintaining the apical seal. J Prosthodont. 1995;4(1):51-3.
- Sorensen JA, Engelman MJ. Ferrule design and fracture resistance of endodontically treated teeth. J Prosthet Dent. 1990;63(5):529-36.
- Tjan AH, Whang SB. Resistance to root fracture of dowel channels with various thicknesses of buccal dentin walls. J Prosthet Dent. 1985;53(4):496-500.
- Shillingburg HT. Fundamentals of fixed prosthodontics. Quintessence Pub.Co.; 1997.
- Dietschi D, Duc O, Krejci I, Sadan A. Biomechanical considerations for the restoration of endodontically treated teeth: a systematic review of the literature, Part II (Evaluation of fatigue behavior, interfaces, and in vivo studies). Quintessence Int. 2008;39(2):117-29.
- Arunpraditkul S, Saengsanon S, Pakviwat W. Fracture resistance of endodontically treated teeth: three walls versus four walls of remaining coronal tooth structure. J Prosthodont. 2009;18(1):49-53.
- al-Hazaimeh N, Gutteridge DL. An in vitro study into the effect of the ferrule preparation on the fracture resistance of crowned teeth incorporating prefabricated post and composite core restorations. Int Endod J. 2001;34(1):40-6.
- Pereira JR, de Ornelas F, Conti PC, do Valle AL. Effect of a crown ferrule on the fracture resistance of endodontically treated teeth restored with prefabricated posts. J Prosthet Dent. 2006;95(1):50-4.
- Dorriz H, Alikhasi M, Mirfazaelian A, Hooshmand T. Effect of ferrule and bonding on the compressive fracture resistance of post and core restorations. J Contemp Dent Pract. 2009;10(1):1-8.
- Kutesa-Mutebi A, Osman YI. Effect of the ferrule on fracture resistance of teeth restored with prefabricated posts and composite cores. Afr Health Sci. 2004;4(2):131-5.
- Dikbas I, Tanalp J, Ozel E, Koksal T, Ersoy M. Evaluation of the effect of different ferrule designs on the fracture resistance of endodontically treated maxillary central incisors incorporating fiber posts, composite cores and crown restorations. J Contemp Dent Pract. 2007;8(7):62-9.
- Sendhilnathan D, Nayar S. The effect of post-core and ferrule on the fracture resistance of endodontically treated maxillary central incisors. Indian J Dent Res. 2008;19(1):17-21.
- Stankiewicz N, Wilson P. The ferrule effect. Dent Update. 2008;35(4):222-4, 227-8.
- Standlee JP, Caputo AA, Hanson EC. Retention of endodontic dowels: effects of cement, dowel length, diameter, and design. J Prosthet Dent. 1978;39(4):400-5.
- Kurer HG, Combe EC, Grant AA. Factors influencing the retention of dowels. J Prosthet Dent. 1977;38(5):515-25.
- Peroz I, Blankenstein F, Lange KP, Naumann M. Restoring endodontically treated teeth with posts and cores — a review. Quintessence Int. 2005;36(9):737-46.
- Padbury A Jr, Eber R, Wang HL. Interactions between the gingiva and the margin of restorations. J Clin Periodontol. 2003;30(5):379-85.
- Addy LD, Durning P, Thomas MB, McLaughlin WS. Orthodontic extrusion: an interdisciplinary approach to patient management. Dent Update. 2009;36(4):212-4, 217-8.
- Bach N, Baylard JF, Voyer R. Orthodontic extrusion: periodontal considerations and applications. J Can Dent Assoc. 2004;70(11):775-80.
- Goldberg PV, Higginbottom FL, Wilson TG. Periodontal considerations in restorative and implant therapy. Periodontol 2000. 2001;25:100-9.
- Lovdahl PE. Periodontal management and root extrusion of traumatized teeth. Dent Clin North Am. 1995;39(1):169-79.
- Fugazzotto PA, Parma-Benfenati S. Preprosthetic periodontal considerations. Crown length and biologic width. Quintessence Int Dent Dig. 1984;15(12):1247-56.
- Magne P, Magne M, Belser U. The esthetic width in fixed prosthodontics. J Prosthodont. 1999;8(2):106-18.
- Kois JC. The restorative-periodontal interface: biological parameters. Periodontol 2000. 1996;11:29-38.
- Sterr N, Becker A. Forced eruption: biological and clinical considerations. J Oral Rehabil. 1980;7(5):395-402.
- Mattison GD, Delivanis PD, Thacker RWJr, Hassell KJ. Effect of post preparation on the apical seal. J Prosthet Dent. 1984;51(6):785-9.
- Grecca FS, Rosa AR, Gomes MS, Parolo CF, Bemfica JR, Frasca LC, et al. Effect of timing and method of post space preparation on sealing ability of remaining root filling material: in vitro microbiological study. J Can Dent Assoc. 2009;75(8):583.
- Haddix JE, Mattison GD, Shulman CA, Pink FE. Post preparation techniques and their effect on the apical seal. J Prosthet Dent. 1990;64(5):515-9.
- DeCleen MJ. The relationship between the root canal filling and post space preparation. Int Endod J. 1993;26(1):53-8.
- Peroz I, Blankenstein F, Lange KP, Naumann M. Restoring endodontically treated teeth with posts and cores — a review. Quintessence Int. 2005;36(9):737-46.
- Sorensen JA, Martinoff JT. Endodontically treated teeth as abutments. J Prosthet Dent. 1985;53(5):631-6.
- Nyman S, Lindhe J. Prosthetic rehabilitation of patients with advanced periodontal disease. J Clin Periodontol. 1976;3(3):135-47.
- Hatzikyriakos AH, Reisis GI, Tsingos N. A 3-year postoperative clinical evaluation of posts and cores beneath existing crowns. J Prosthet Dent. 1992;67(4):454-8.
