Question Clinique
Le lendemain d'une restauration faite au maxillaire inférieur, une patiente a appelé pour dire qu'elle ressentait un engourdissement homolatéral de la langue. Cet état dure maintenant depuis 12 semaines, et aucune amélioration n'a été observée. Quelle est l'étiologie de cette complication et comment devrais-je la traiter?
Si un patient présentait un engourdissement homolatéral de la langue après l'extraction chirurgicale d'une troisième molaire inférieure incluse, la cause serait évidente et le patient aurait sans doute été informé de ce risque, dans le cadre du processus normal de consentement éclairé. Cependant, la cause serait-elle aussi évidente si l'engourdissement de la langue se produisait après une simple restauration occlusale d'une molaire inférieure? Plus important encore, le patient aurait-il été informé du risque d'anesthésie permanente?
Pogrel et Thamby1 ont estimé que l'incidence des lésions nerveuses permanentes dues à une anesthésie tronculaire du nerf dentaire inférieur se situe entre 1 sur 160 571 et 1 sur 26 762, ce qui signifie qu'un dentiste travaillant à temps plein aura probablement à faire face en moyenne au moins une fois à cette complication.
Causes possibles
Bien que le mécanisme exact de l'atteinte nerveuse fasse toujours l'objet de discussions, la littérature propose 3 théories principales : traumatisme causé par l'aiguille, hématome intraneural et toxicité de l'anesthésique1,2.
Traumatisme causé par l'aiguille —Entre 3 % et 7 % de nos patients ressentent une « décharge électrique » désagréable durant l'insertion de l'aiguille pour une anesthésie tronculaire du nerf dentaire inférieur, lorsque l'aiguille entre en contact avec le nerf. Cependant, les études et l'expérience montrent que la grande majorité de ces contacts n'entraînent pas de lésion nerveuse, car l'aiguille a tendance à passer entre les faisceaux nerveux.
Il peut arriver toutefois que l'aiguille perfore un faisceau et endommage le nerf, en particulier lorsque le nerf est tendu, comme c'est le cas lorsque la bouche du patient est grande ouverte pour l'administration de l'anesthésique1. Si le nerf dans la zone du traumatisme est monofasciculaire – ce qui se produit dans le tiers des cas avec le nerf lingual en amont de l'épine de Spix1 –, la perforation peut causer une anesthésie complète en aval du siège de la lésion. Voilà pourquoi le nerf lingual est plus souvent endommagé que le nerf dentaire inférieur. De plus, le nerf lingual a tendance à se trouver directement dans la trajectoire de l'aiguille, durant une anesthésie tronculaire du nerf dentaire inférieur (ill. 1).
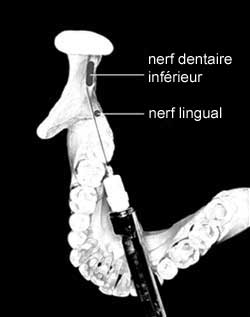 Ill. 1 : Trajectoire d'insertion de l'aiguille durant une anesthésie tronculaire standard du nerf dentaire inférieur.
Ill. 1 : Trajectoire d'insertion de l'aiguille durant une anesthésie tronculaire standard du nerf dentaire inférieur.
Hématome intraneural — Une autre hypothèse est que l'aiguille perfore un vaisseau sanguin intraneural et cause la formation d'un hématome. L'hémorragie comprimerait alors les fibres nerveuses, causant une fibrose réactionnelle et la formation d'une cicatrice qui ne feraient qu'accroître la pression exercée sur les fibres nerveuses. L'ampleur de la pression déterminerait l'étendue de la lésion3.
Toxicité de l'anesthésique — La dernière théorie, et la plus controversée pour expliquer une lésion nerveuse due à une anesthésie tronculaire du nerf dentaire inférieur, est celle de la neurotoxicité de la solution anesthésique locale. Haas et Lennon4 ont été les premiers à invoquer la neurotoxicité possible des solutions anesthésiques locales, l'articaïne et la prilocaïne étant associées à une incidence plus élevée en raison de leur plus forte concentration. Parmi les mécanismes possibles mis en cause, mentionnons l'injection intrafasciculaire et la formation d'alcools aromatiques à proximité du nerf3.
Prise en charge
Des études montrent que, dans plus de 85 % des cas, les lésions nerveuses consécutives à l'administration d'une anesthésie tronculaire du nerf dentaire inférieur se dissipent dans les 8 semaines suivant le traumatisme, bien que la persistance des symptômes au-delà de 8 semaines soit associée à un pronostic plus sombre. Les patients qui font état d'une altération de la sensibilité devraient faire l'objet d'un suivi rigoureux et, si les symptômes ne diminuent après 2 semaines, ils devraient être dirigés vers un chirurgien buccal ou un spécialiste de la douleur buccofaciale pour subir des tests sensoriels et une évaluation plus poussée3.
Les traitements pharmacologiques par des anticonvulsivants, des benzodiazépines, des antidépresseurs imipraminiques, des antispasmodiques et des anesthésiques se sont révélés efficaces contre les dysesthésies3. Cependant, les patients qui présentent une hypoesthésie ou une dysesthésie persistante requièrent souvent une microchirurgie nerveuse, de préférence dans les 3 mois qui suivent, bien que d'autres recherches soient nécessaires pour établir des lignes directrices précises à ce sujet2.
Bien que cette complication particulière soit rare, il est important d'en être conscient durant l'exécution d'une anesthésie tronculaire du nerf dentaire inférieur. Il importe également de reconnaître l'importance de diriger rapidement le patient vers un spécialiste afin d'assurer une prise en charge optimale. Enfin, en attendant que le débat soit clos, il convient de faire preuve de prudence durant l'administration de fortes concentrations d'anesthésiques pour une anesthésie tronculaire du nerf dentaire inférieur.
L'AUTEUR
Références
- Pogrel MA, Thamby S. Permanent nerve involvement resulting from inferior alveolar nerve blocks. J Am Dent Assoc. 2000;131(7):901-7.
- Pogrel MA, Bryan J, Regezi J. Nerve damage associated with inferior alveolar dental blocks. J Am Dent Assoc. 1995; 126(8):1150-5.
- Smith MH, Lung KE. Nerve injuries after dental injection: a review of the literature. J Can Dent Assoc. 2006;72(6):559-64.
- Haas DA, Lennon D. A 21 year retrospective study of reports of paresthesia following local anaesthetic administration. J Can Dent Assoc. 1995;61(4):319-20, 323-6, 329-30.

